- Mắc hội chứng di truyền, chẳng hạn như hội chứng Beckwith-Wiedmann, hội chứng Li Fraumeni, ung thư đại trực tràng không nhiễm trùng di truyền, đa u tuyến nội tiết và bệnh đa polyp tuyến gia đình.
- Chế độ ăn uống giàu chất béo.
- Hút thuốc.
- Lối sống ít vận động.
- Tiếp xúc nhiều với những hóa chất gây ung thư.
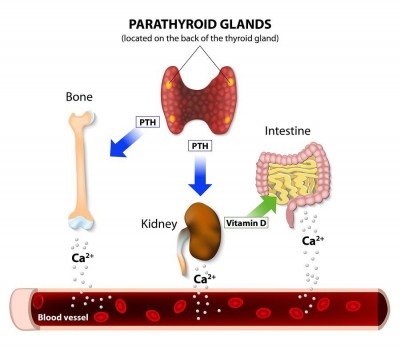
- Aldosterone: Khi dư thừa hormone này sẽ dẫn đến hội chứng Conn (cường Aldosteron nguyên phát). Hội chứng này thường xảy ra với u tuyến yên, cả trong tình trạng tăng sản tuyến thượng thận (các mô vỏ thượng thận bình thường phát triển quá mức) và ung thư vỏ thượng thận. Những triệu chứng của hội chứng Conn bao gồm cao huyết áp, lượng renin và nồng độ kali thấp, suy nhược, tăng khát, chuột rút cơ và tăng số lần đi tiểu.
- Cortisol: Dư thừa hormone này dẫn đến hội chứng Cushing – kết quả của việc sản sinh quá mức ACTH (hormone kích thích tuyến thượng thận sản xuất cortisol). Ngoài ra, hội chứng Cushing cũng có thể xảy ra ở những bệnh nhân đang sử dụng thuốc steroid để điều trị cho các chứng rối loạn khác. Những triệu chứng của hội chứng Cushing, bao gồm giữ nước gây phù mặt, tăng cân, rạn da màu đỏ / tím, nhiễm trùng, thay đổi về tinh thần, tích nhiều mỡ sau cổ và vai, dậy thì sớm, loạn thần.
- Hormone tình dục: Khi dư thừa testosterone, bệnh nhân mắc ung thư tuyến thượng thận sẽ có nguy cơ nam hoá xảy ra ở cả nam và nữ. Điều này dẫn đến các đặc điểm nam tính như rụng tóc, trầm giọng và tăng kích thước âm vật ở phụ nữ. Ngược lại, nữ giới hoá có thể xảy ra ở nam giới khi sản xuất dư thừa estrogen, gây bất lực tình dục và nữ hoá tuyến vú.
- Chụp CT, CAT giúp tạo hình ảnh 3 chiều bên trong cơ thể, phát hiện ung thư tuyến thượng thận khi khối u > 6cm. Ngoài ra, chụp CT cũng giúp phân biệt giữa tăng sản tuyến thượng thận và tuyến thượng thận bình thường.
- Siêu âm và chụp MRI mặc dù ít dùng hơn nhưng vẫn có thể chẩn đoán được ung thư tuyến thượng thận. Siêu âm giúp tìm ra các khối u lớn hơn 3cm và phân biệt tốt giữa u tuyến và ung thư. Trong khi đó, chụp MRI giúp xác định xem liệu khối u đó có phải là ung thư hay không.
- Chẩn đoán bằng sinh thiết, tuy nhiên không được khuyến cáo áp dụng do nó có thể làm tăng khả năng lây lan các tế bào khối u và gây di căn ung thư. Tốt nhất, bệnh nhân nên được chẩn đoán bằng xét nghiệm hình ảnh và các nghiên cứu về vấn đề nội tiết tố.
- Phát triển cục máu đông (huyết khối tĩnh mạch sâu hoặc thuyên tắc phổi).
- Nhiễm trùng vết thương.
- Chảy máu.
- Nhiễm trùng phổi.
- Lồng ruột.
- Tổn thương mạch máu hoặc các cơ quan xung quanh.
- Tránh nâng các vật có trọng lượng nặng trong vòng 6 tuần.
- Tránh hoạt động mạnh trong 4 tuần.
- Tránh lái xe khi đang sử dụng thuốc giảm đau có chứa chất gây mê.
- Tránh tắm trong 2 ngày sau khi phẫu thuật.
- Không ngâm mình, bơi lội từ 1 – 2 tuần.
- Xạ trị: Tiêu diệt các tế bào gây ung thư bằng tia X năng lượng cao. Xạ trị thường được dùng trong trường hợp phẫu thuật không cắt bỏ hoàn toàn khối u hoặc tái phát ung thư sau cắt tuyến thượng thận. Ngoài ra, nó cũng được xem là phương pháp điều trị giảm nhẹ, giúp kiểm soát các triệu chứng đau do ung thư gây ra.
- Hoá trị liệu: Sử dụng các loại thuốc hoá học khác nhau để tiêu diệt tế bào ung thư, chẳng hạn như Mitotane, Doxorubicin, Etoposide, Streptozocin và Cisplatin. Những loại thuốc này có thể dùng riêng lẻ hoặc phối hợp 2 hoặc nhiều loại với nhau để tăng hiệu quả điều trị ung thư.
- Sử dụng thuốc khác: Các triệu chứng xảy ra do nồng độ hormone quá cao hoặc quá thấp ở bệnh nhân mắc ung thư tuyến thượng thận cũng có thể được giảm nhẹ bằng các loại thuốc như Metyrapone, Ketoconazole, Spironolactone, Mifepristone, Toremifene, Fulvestrant và Tamoxifen.
- Chỉ một lần xét nghiệm gen có thể đánh giá về nguy cơ mắc của 16 loại ung thư phổ biến ở cả nam và nữ (ung thư phổi, ung thư đại trực tràng, ung thư vú, ung thư tuyến tụy, ung thư cổ tử cung, ung thư dạ dày, ung thư tiền liệt tuyến,....)
- Phát hiện sớm các dấu hiệu manh nha của ung thư thông qua chẩn đoán hình ảnh, nội soi và siêu âm.
- Thao tác khám đơn giản, cẩn thận và chính xác.
- Đội ngũ chuyên gia được đào tạo bài bản nghề, đặc biệt là về ung thư, đủ khả năng làm chủ các ca khám chữa ung thư.
Cắt bỏ tuyến thượng thận đối với bệnh nhân ung thư

Ung thư tuyến thượng thận thường bắt nguồn từ nhiều yếu tố khác nhau như mắc hội chứng di truyền, lối sống kém lành mạnh hoặc tiếp xúc với các chất gây ung thư,... Hiện nay, phẫu thuật cắt tuyến thượng thận là lựa chọn ưu tiên dành cho những bệnh nhân mắc phải bệnh ung thư này. Ngoài ra, bệnh nhân cũng có thể điều trị bằng các phương pháp khác như xạ trị, dùng thuốc hoặc hóa trị,... dựa trên đánh giá cụ thể của bác sĩ.
1. Ung thư tuyến thượng thận là gì?
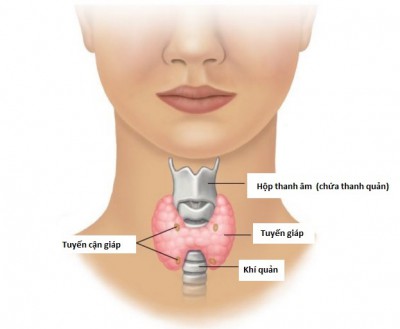
Ung thư tuyến thượng thận là khối u phát sinh trực tiếp từ vỏ thượng thận và thường được phát hiện thông qua chụp CT. Bệnh ung thư này thường gây ra các triệu chứng như tăng cân, dậy thì sớm ở trẻ, giữ nước hoặc phát triển lông mặt quá mức ở nữ giới do sự sản xuất lượng lớn hormone. Khi khối u phát triển lớn dần có thể gây ra các triệu chứng như đau hoặc tăng cảm giác no do chèn ép lên các cơ quan khác.
Ung thư tuyến thượng thận ác tính có thể xuất phát từ các tế bào ung thư đã di căn từ những bộ phận khác của cơ thể sang tuyến thượng thận thông qua đường máu. Ngoài ra, một số loại ung thư khác cũng có thể di căn đến tuyến thượng thận, bao gồm ung thư phổi, u ác tính và ung thư vú.
2. Ung thư tuyến thượng thận bắt nguồn từ đâu?
Ung thư tuyến thượng thận thường hiếm khi xảy ra, đa phần là khối u lành tính. Căn bệnh ung thư này ảnh hưởng chủ yếu đến phụ nữ, người trung niên và cao tuổi. Dưới đây là một số yếu tố nguy cơ dẫn đến ung thư tuyến thượng thận, bao gồm:
3. Điểm mặt những dấu hiệu giúp nhận biết ung thư tuyến thượng thận
Các triệu chứng và dấu hiệu của ung thư tuyến thượng thận sẽ phụ thuộc vào loại steroid dư thừa được tạo ra, cụ thể:
Khi khối u tuyến thượng thận phát triển, nó có thể gây ảnh hưởng đến các cơ quan khác bằng cách tạo áp lực lên chúng và làm phát sinh các triệu chứng. Bệnh nhân có khối u tuyến thượng thận lớn thường có cảm giác đau khu trú hoặc đầy bụng, đôi khi cảm thấy nhanh no hoặc bị sụt cân. Trong nhiều trường hợp, khối u lớn đến mức bệnh nhân có thể sờ thấy ở bụng.
4. Các xét nghiệm chẩn đoán bệnh ung thư tuyến thượng thận
Ung thư tuyến thượng thận thường được chẩn đoán khi có các triệu chứng phát triển do ung thư làm sản xuất quá mức các hormone. Bệnh nhân mắc hội chứng Cushing có thể gặp phải vấn đề ở tuyến yên, tuyến thượng thận hay nơi khác trong cơ thể. Do đó, bước đầu tiên trong chẩn đoán là đo lượng nồng độ cortisol trong nước tiểu 24 giờ.
Đối với những bệnh nhân có hàm lượng aldosterone vượt quá mức cho phép cần được thực hiện xét nghiệm nồng độ renin trong máu. Trong trường hợp cường aldosteron do ung thư tuyến thượng thận sẽ nhận thấy nồng độ renin rất thấp. Ngược lại, nếu bệnh nhân mắc tình trạng hẹp động mạch thận sẽ có nồng độ renin trong máu cao.
Một số phương pháp chẩn đoán khác cho ung thư tuyến thượng thận, bao gồm:
5. Điều trị ung thư tuyến thượng thận bằng cách cắt tuyến thượng thận
Một cách duy nhất để chữa khỏi ung thư tuyến thượng thận là phẫu thuật cắt tuyến thượng thận giúp loại bỏ hoàn toàn khối u. Phương pháp này còn được gọi là phẫu thuật tuyến thượng thận hoặc phẫu thuật cắt bỏ phần phụ. Đối với những bệnh nhân có khối u di căn hoặc phát triển sang các cơ quan khác thì việc thực hiện phẫu thuật cắt bỏ hoàn toàn khối u là không khả thi.
Trong phương pháp cắt tuyến thượng thận, toàn bộ quả thận cùng bên với khối u tuyến thượng thận sẽ được loại bỏ. Hình thức phẫu thuật được áp dụng phổ biến nhất hiện nay là nội soi bằng kỹ thuật tiên tiến. Đôi khi ung thư tuyến thượng thận có thể phát triển thành mạch máu lớn đưa máu từ phần dưới cơ thể quay về tim (tĩnh mạch chủ). Ngay cả trong trường hợp này, việc thực hiện phẫu thuật cắt tuyến thượng thận vẫn có thể được thực hiện, tuy nhiên cần có sự tham gia của bác sĩ phẫu thuật tổng quát, bác sĩ phẫu thuật mạch máu và tiết niệu.
Mục tiêu của phẫu thuật là cắt bỏ càng nhiều khối u càng tốt (đối với trường hợp không thể loại bỏ hoàn toàn) nhằm giúp cải thiện các triệu chứng, nhất là khi nguyên nhân mắc bệnh liên quan đến tình trạng tiết quá nhiều steroid. Ngoài ra, bác sĩ cũng có thể quyết định xem bệnh nhân có cần phải thực hiện xạ trị hay hoá trị trước/ sau khi điều trị bằng phẫu thuật không. Lựa chọn điều trị này sẽ phụ thuộc vào kích thước của khối u, mức độ di căn và tỷ lệ thành công của cuộc phẫu thuật cắt tuyến thượng thận.
Mặc dù vậy, phẫu thuật tuyến thượng thận có thể tiềm ẩn một số rủi ro nhất định cho bệnh nhân, bao gồm:
Thời gian nằm viện sau khi điều trị bằng phẫu thuật tuyến thượng thận sẽ kéo dài từ 3 – 5 ngày. Quá trình hồi phục của bệnh nhân có thể mất khoảng 2 – 6 tuần. Dưới đây là những lời khuyên của bác sĩ dành cho bệnh nhân ung thư tuyến thượng thận sau khi thực hiện phẫu thuật:
6. Một số lựa chọn điều trị khác cho ung thư tuyến thượng thận
Ngoài phẫu thuật, bệnh nhân mắc ung thư tuyến thượng thận cũng có thể được điều trị bằng các phương pháp khác như:
Hiện nay, sàng lọc ung thư sớm được coi là biện pháp hoàn hảo trong việc phát hiện và điều trị kịp thời các loại ung thư. Giảm chi phí điều trị và nhất là giảm tỷ lệ tử vong ở người bệnh. Bệnh viện TWQĐ 108 luôn triển khai và giới thiệu tới khách hàng Gói Trung Tâm Tư Vấn Di Truyền và Sàng Lọc Ung Thư – Bệnh viện TWQĐ 108 giúp xét nghiệm gen, chẩn đoán hình ảnh, xét nghiệm các chất chỉ điểm sinh học phát hiện khối u sớm.
Lựa chọn Gói sàng lọc ung thư sớm tại Trung Tâm Tư Vấn Di Truyền và Sàng Lọc Ung Thư- Bệnh viện TWQĐ 108, khách hàng sẽ được:
Để được hỗ trợ, tư vấn chi tiết xin vui lòng liên hệ với chúng tôi:
TRUNG TÂM TƯ VẤN DI TRUYỀN VÀ SÀNG LỌC UNG THƯ – BỆNH VIỆN TWQĐ108
Địa chỉ: số 1 Trần Hưng Đạo, Hai Bà Trưng, Hà Nội.
Hotline:0865.898.108
Email: cgc@benhvien108.vn
Website: http://sanglocungthu108.vn
Thời gian làm việc: 6h30 – 17h00, từ thứ 2 đến thứ 6