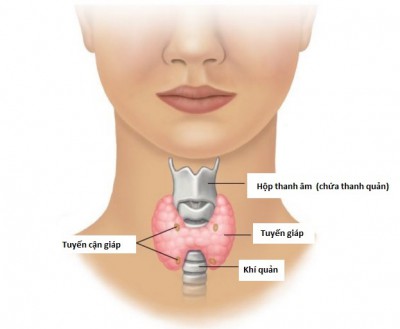
- HPV có thể lây nhiễm từ các tế bào trên bề mặt da và các tế bào lợp bề mặt bộ phận sinh dục, hậu môn, miệng và cổ họng, nhưng không lây nhiễm vào máu hoặc các cơ quan nội tạng như tim hoặc phổi.
- HPV có thể lây từ người này sang người khác khi tiếp xúc da với da. Một cách HPV lây lan là thông qua hoạt động tình dục, bao gồm cả quan hệ tình dục qua đường âm đạo, hậu môn và thậm chí cả đường miệng.
- Các loại HPV khác nhau gây ra mụn cóc trên các bộ phận khác nhau của cơ thể. Một số gây ra mụn cóc thông thường trên bàn tay và bàn chân; những người khác có xu hướng gây ra mụn cóc trên môi hoặc lưỡi.
- Hoạt động tình dục khi còn trẻ (đặc biệt là dưới 18 tuổi)
- Có nhiều bạn tình
- Có một bạn tình được coi là có nguy cơ cao (người bị nhiễm HPV hoặc có nhiều bạn tình)
- Các gen giúp tế bào phát triển, phân chia và tồn tại được gọi là gen sinh ung thư .
- Các gen giúp kiểm soát sự phát triển của tế bào hoặc làm cho tế bào chết đúng lúc được gọi là gen ức chế khối u .
- Tiêm phòng HPV cho trẻ em từ 9 đến 12 tuổi.
- Trẻ em và thanh niên từ 13 đến 26 tuổi chưa được tiêm chủng hoặc chưa tiêm đủ liều, nên tiêm chủng càng sớm càng tốt. Việc tiêm chủng cho thanh niên sẽ không ngăn ngừa hiệu quả như tiêm chủng cho trẻ em và thanh thiếu niên.
- ACS không khuyến nghị tiêm phòng HPV cho những người trên 26 tuổi.
- Chỉ một lần xét nghiệm gen có thể đánh giá về nguy cơ mắc của 16 loại ung thư phổ biến ở cả nam và nữ (ung thư phổi, ung thư đại trực tràng, ung thư vú, ung thư tuyến tụy, ung thư cổ tử cung, ung thư dạ dày, ung thư tiền liệt tuyến,....)
- Phát hiện sớm các dấu hiệu manh nha của ung thư thông qua chẩn đoán hình ảnh, nội soi và siêu âm.
- Thao tác khám đơn giản, cẩn thận và chính xác.
- Đội ngũ chuyên gia được đào tạo bài bản nghề, đặc biệt là về ung thư, đủ khả năng làm chủ các ca khám chữa ung thư.
NGUYÊN NHÂN, YẾU TỐ NGUY CƠ VÀ PHÒNG NGỪA UNG THƯ CỔ TỬ CUNG
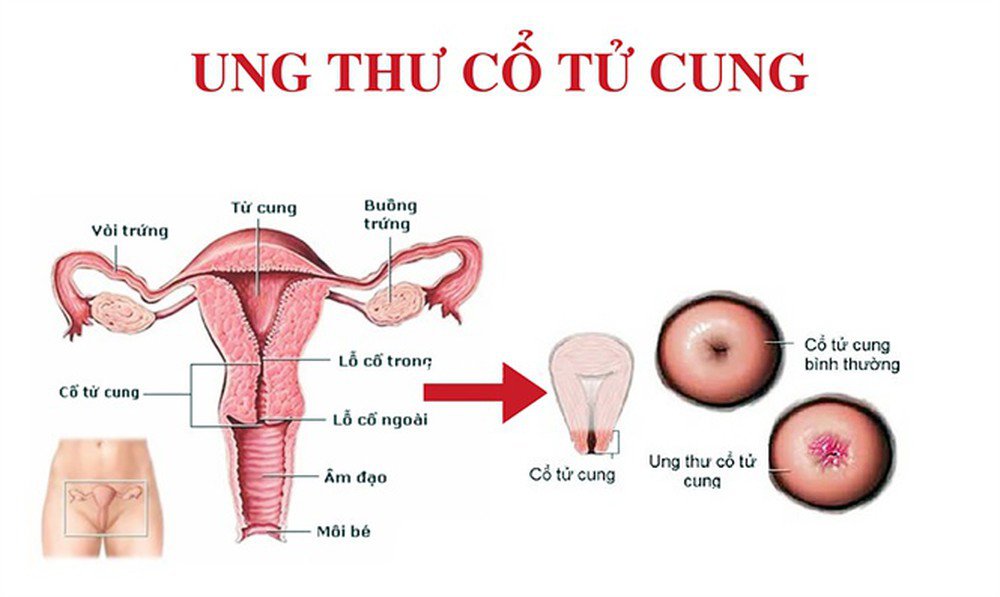
Ung thư cổ tử cung là căn bệnh nguy hiểm, có tỉ lệ mắc và tỉ lệ tử vong xếp thứ hai trong các ung thư sinh dục ở nữ giới hiện nay. Vậy ung thư cổ tử cung là gì? Tại sao bệnh này lại nguy hiểm và có tỉ lệ tử vong cao?
1. Các yếu tố nguy cơ gây ung thư cổ tử cung
Yếu tố nguy cơ gồm bất cứ điều gì làm tăng khả năng mắc bệnh. Mỗi loại ung thư khác nhau có các yếu tố nguy cơ khác nhau. Ví dụ, để da tiếp xúc với ánh nắng có nhiều tia cực tím là một yếu tố nguy cơ gây ung thư da. Hút thuốc là một yếu tố nguy cơ của nhiều bệnh ung thư. Nhưng có một hoặc thậm chí một số yếu tố nguy cơ, không có nghĩa là bạn sẽ mắc bệnh.
Một số yếu tố nguy cơ có thể làm tăng khả năng phát triển ung thư cổ tử cung. Phụ nữ không có bất kỳ yếu tố nguy cơ nào trong số này hiếm khi bị ung thư cổ tử cung. Mặc dù những yếu tố nguy cơ này có thể làm tăng tỷ lệ phát triển ung thư cổ tử cung, nhưng nhiều phụ nữ có những nguy cơ này nhưng lại không phát triển thành ung thư.
Khi nghĩ về các yếu tố nguy cơ, nên tập trung vào những yếu tố có thể thay đổi hoặc tránh được (như hút thuốc hoặc nhiễm virus HPV), thay vì những yếu tố không thể thay đổi được (chẳng hạn như tuổi tác và tiền sử gia đình). Tuy nhiên, vẫn phải biết về các yếu tố nguy cơ không thể thay đổi, vì phụ nữ có các yếu tố này nên đi xét nghiệm tầm soát thường xuyên để phát hiện sớm ung thư cổ tử cung.
Ung thư cổ tử cung là một trong những bệnh ung thư phổ biến nhất ở nữ giới trên 30 tuổi
2. Các yếu tố nguy cơ có thể thay đổi
Nhiễm virus u nhú ở người (HPV)
Nhiễm virus u nhú ở người (HPV) là yếu tố nguy cơ quan trọng nhất của ung thư cổ tử cung. HPV là một nhóm gồm hơn 150 loại virus có liên quan. Một số loại gây ra u nhú , thường được gọi là mụn cóc.
Một số loại HPV có thể gây ra mụn cóc trên hoặc xung quanh cơ quan sinh dục nữ và nam và ở vùng hậu môn. Đây được gọi là các loại HPV nguy cơ thấp vì chúng hiếm khi liên quan đến ung thư.
Các loại HPV khác được coi là loại nguy cơ cao vì chúng có liên quan chặt chẽ đến các bệnh ung thư, bao gồm ung thư cổ tử cung, âm hộ và âm đạo ở phụ nữ, ung thư dương vật ở nam giới và ung thư hậu môn, miệng và cổ họng ở cả nam giới và phụ nữ.
Nhiễm HPV là phổ biến và ở hầu hết mọi người, và có thể tự khỏi. Tuy nhiên, đôi khi một số người không tự khỏi và trở thành mãn tính. Nhiễm virus mãn tính, đặc biệt là khi do một số loại HPV nguy cơ cao gây ra, cuối cùng có thể gây ra một số bệnh ung thư như ung thư cổ tử cung.
Mặc dù hiện nay vẫn chưa có cách chữa khỏi khi nhiễm HPV nhưng vẫn có những cách để điều trị mụn cóc và sự phát triển tế bào bất thường mà HPV gây ra. Ngoài ra, vắc-xin HPV có sẵn để giúp ngăn ngừa nhiễm trùng bởi một số loại HPV và một số bệnh ung thư liên quan đến các loại này.
Lịch sử tình dục
Một số yếu tố liên quan đến tiền sử tình dục của bạn có thể làm tăng nguy cơ ung thư cổ tử cung. Nguy cơ rất có thể bị ảnh hưởng bởi việc tăng khả năng tiếp xúc với HPV.
![]() Đời sống tình dục "phóng khoáng" cũng làm ra tăng nguy cơ mắc bệnh
Đời sống tình dục "phóng khoáng" cũng làm ra tăng nguy cơ mắc bệnh
Hút thuốc
Khi một người hút thuốc, họ và những người xung quanh tiếp xúc với nhiều hóa chất gây ung thư, ảnh hưởng đến các cơ quan khác ngoài phổi. Những chất độc hại này được hấp thụ qua phổi và được đưa vào máu đi khắp cơ thể.
Phụ nữ hút thuốc lá có nguy cơ mắc ung thư cổ tử cung cao gấp đôi so với những phụ nữ không hút thuốc. Các sản phẩm phụ của thuốc lá đã được tìm thấy trong chất nhầy cổ tử cung của những phụ nữ hút thuốc. Các nhà nghiên cứu tin rằng những chất này làm hỏng DNA của tế bào cổ tử cung và có thể góp phần vào sự phát triển của ung thư cổ tử cung. Hút thuốc cũng làm cho hệ thống miễn dịch kém hiệu quả hơn trong việc cơ thể chống lại HPV.
Hệ thống miễn dịch suy yếu
Những người nhiễm virus HIV, virus gây ra bệnh AIDS, làm suy yếu hệ thống miễn dịch và khiến mọi người có nguy cơ nhiễm HPV cao hơn.
Hệ thống miễn dịch rất quan trọng trong việc tiêu diệt các tế bào ung thư và làm chậm sự phát triển và lây lan của chúng. Ở phụ nữ nhiễm HIV, tiền ung thư cổ tử cung có thể phát triển thành ung thư xâm lấn nhanh hơn bình thường.
Một nhóm phụ nữ khác có nguy cơ mắc ung thư cổ tử cung là những người dùng thuốc ức chế hệ miễn dịch, như những người đang điều trị bệnh tự miễn hoặc những người đã được cấy ghép nội tạng.
Nhiễm Chlamydia
Chlamydia là một loại vi khuẩn tương đối phổ biến có thể lây nhiễm sang hệ thống sinh sản. Nó lây lan qua quan hệ tình dục. Phụ nữ bị nhiễm chlamydia thường không có triệu chứng và có thể không biết mình bị nhiễm bệnh trừ khi họ được xét nghiệm khi khám phụ khoa. Nhiễm khuẩn Chlamydia có thể gây viêm vùng chậu, dẫn đến vô sinh.
Một số nghiên cứu cho thấy những phụ nữ có nhiễm Chlamydia trong quá khứ và hiện tại có nguy cơ ung thư cổ tử cung cao hơn ở những người không nhiễm. Một số nghiên cứu cho thấy vi khuẩn Chlamydia có thể giúp HPV phát triển và sống trong cổ tử cung, điều này có thể làm tăng nguy cơ ung thư cổ tử cung.
Sử dụng lâu dài thuốc tránh thai bằng đường uống
Có bằng chứng cho thấy uống thuốc tránh thai trong thời gian dài làm tăng nguy cơ ung thư cổ tử cung. Nghiên cứu cho thấy rằng nguy cơ ung thư cổ tử cung tăng lên khi phụ nữ dùng thuốc tránh thai lâu hơn, nhưng nguy cơ này sẽ giảm trở lại sau khi ngừng thuốc tránh thai và trở lại bình thường nhiều năm sau khi ngừng thuốc.
Phụ nữ mang đa thai (> 3 thai)
Phụ nữ mang thai khi tuổi còn trẻ < 20 tuổi
Tình trạng kinh tế
Nhiều phụ nữ có thu nhập thấp không dễ dàng tiếp cận với các dịch vụ chăm sóc sức khỏe đầy đủ, bao gồm tầm soát ung thư cổ tử cung bằng xét nghiệm Pap và xét nghiệm HPV. Điều này có nghĩa là họ có thể không được sàng lọc hoặc điều trị tiền ung thư cổ tử cung.
Chế độ ăn ít trái cây và rau quả
Những phụ nữ có chế độ ăn không đủ trái cây và rau quả có thể tăng nguy cơ mắc ung thư cổ tử cung.
Chế độ ăn ít trái cây và rau quả có thể làm tăng nguy cơ mắc ung thư cổ tử cung
3. Các yếu tố nguy cơ không thể thay đổi
Thuốc Diethylstilbestrol (DES)
DES là một loại thuốc nội tiết tố được dùng cho một số phụ nữ từ năm 1938 đến năm 1971 để ngăn ngừa sẩy thai. Những phụ nữ có mẹ dùng DES (khi mang thai) hay gặp ung thư biểu mô tuyến tế bào sáng của âm đạo hoặc cổ tử cung hơn Những loại ung thư này cực kỳ hiếm gặp ở những phụ nữ chưa tiếp xúc với DES. Cứ 1.000 phụ nữ có mẹ dùng DES trong thời kỳ mang thai thì có khoảng 1 trường hợp mắc ung thư biểu mô tế bào sáng của âm đạo hoặc cổ tử cung. Điều này có nghĩa là khoảng 99,9% "con gái DES" không phát triển các bệnh ung thư này.
Có tiền sử gia đình bị ung thư cổ tử cung
Trong gia đình nếu có mẹ hoặc chị gái bị ung thư cổ tử cung, khả năng bạn mắc bệnh sẽ cao hơn so với trường hợp không có tiền sử gia đình.
4. Các yếu tố có thể làm giảm nguy cơ mắc ung thư cổ tử cung
Sử dụng dụng cụ tử cung (IUD)
Một số nghiên cứu cho thấy rằng những phụ nữ đã từng sử dụng dụng cụ tử cung (IUD) có nguy cơ ung thư cổ tử cung thấp hơn. Hiệu quả về nguy cơ đã được thấy ngay cả ở những phụ nữ đặt vòng tránh thai dưới một năm, và tác dụng bảo vệ vẫn còn sau khi tháo vòng tránh thai.
Nên thảo luận về những nguy cơ và lợi ích của đặt vòng tránh thai với bác sĩ trước khi đặt vòng. Ngoài ra, một phụ nữ có nhiều bạn tình nên sử dụng bao cao su để giảm nguy cơ mắc bệnh lây truyền qua đường tình dục cho dù cô ấy sử dụng biện pháp tránh thai nào khác.
![]() Nên sử dụng bao cao su để giảm nguy cơ mắc các bệnh lây truyền qua đường tình dục
Nên sử dụng bao cao su để giảm nguy cơ mắc các bệnh lây truyền qua đường tình dục
5. Nguyên nhân nào gây ra ung thư cổ tử cung?
Sự phát triển của các tế bào bình thường của con người hầu hết phụ thuộc vào thông tin có chứa trong DNA của tế bào. DNA là chất hóa học trong tế bào tạo nên gen của chúng ta, giúp kiểm soát cách thức hoạt động của tế bào.
Một số gen kiểm soát khi tế bào phát triển, phân chia và chết đi: ·
Ung thư có thể do đột biến DNA làm thức dậy gen sinh ung thư hoặc tắt gen ức chế khối u.
Virus u nhú ở người (HPV) có hai loại protein được gọi là E6 và E7 có tác dụng tắt một số gen ức chế khối u, chẳng hạn như p53 và Rb. Điều này có thể cho phép các tế bào lợp cổ tử cung phát triển quá mức và làm thay đổi trong các gen bổ sung, trong một số trường hợp có thể dẫn đến ung thư.
Nhưng HPV không phải là nguyên nhân duy nhất gây ra ung thư cổ tử cung. Hầu hết phụ nữ nhiễm HPV không bị ung thư cổ tử cung, và các yếu tố nguy cơ khác, như hút thuốc và nhiễm HIV, tác động đến những phụ nữ tiếp xúc với HPV có nhiều khả năng bị ung thư cổ tử cung.
6. Có thể ngăn ngừa ung thư cổ tử cung không?
Hai điều quan trọng nhất có thể làm để ngăn ngừa ung thư cổ tử cung là tiêm vacxin ngừa HPV nếu bạn đủ điều kiện, và kiểm tra (khám sức khỏe) định kỳ theo khuyến cáo.
Hầu hết ung thư cổ tử cung bắt đầu với những thay đổi tiền ung thư và có nhiều cách để ngăn chặn điều này phát triển. Cách đầu tiên là phát hiện và điều trị tiền ung thư trước khi chúng trở thành ung thư xâm lấn, và cách thứ hai là ngăn chặn tiền ung thư.
Tìm tiền ung thư cổ tử cung
Xét nghiệm tầm soát ung thư cổ tử cung là một cách tốt nhất để ngăn ngừa ung thư cổ tử cung đã được chứng minh. Xét nghiệm Pap truyền thống (Pap smear) hay xét nghiệm tế bào dựa trên chất lỏng và xét nghiệm virus gây u nhú ở người (HPV) là những xét nghiệm cụ thể được sử dụng trong quá trình tầm soát ung thư cổ tử cung. Nếu tiền ung thư được phát hiện, nó có thể được điều trị, tránh chuyển thành ung thư cổ tử cung xâm nhập.
Các xét nghiệm HPV cho biết được các type HPV nguy cơ cao của có nhiều khả năng là nguyên nhân gây tiền ung thư và ung thư cổ tử cung.
Xét nghiệm tầm soát là cách tốt nhất để phát hiện tiền ung thư cổ tử cung
Xét nghiệm Pap hoặc phết tế bào cổ tử cung là phương pháp được sử dụng để thu thập các tế bào từ cổ tử cung để được xem xét kỹ lưỡng trong phòng xét nghiệm để tìm ung thư và tiền ung thư. Hầu hết các ung thư cổ tử cung xâm lấn đều được phát hiện ở những phụ nữ không làm xét nghiệm Pap thường xuyên. Xét nghiệm Pap có thể được thực hiện trong khi khám phụ khoa, nhưng không phải tất cả các cuộc khám phụ khoa đều bao gồm xét nghiệm Pap.
Những điều cần làm để ngăn ngừa tiền ung thư và ung thư
Dựa trên độ tuổi, sức khỏe tổng thể và nguy cơ cá nhân đối với ung thư cổ tử cung, có một số điều có thể được thực hiện để ngăn ngừa tiền ung thư và các điều kiện dẫn đến tiền ung thư.
Tiêm vắc xin HPV
Có sẵn các loại vắc-xin có thể giúp bảo vệ trẻ em và thanh niên chống nhiễm một số HPV. Các loại vắc-xin này bảo vệ cơ thể chống lại sự lây nhiễm của các loại HPV thường liên quan đến ung thư, cũng như một số loại có thể gây ra mụn cóc ở hậu môn và sinh dục.
Những loại vắc xin này chỉ có tác dụng ngăn ngừa nhiễm HPV - nhưng không phải để điều trị khi đã nhiễm HPV trước đó. Đó là lý do tại sao, để có hiệu quả nhất, nên tiêm vắc-xin HPV trước khi một người tiếp xúc với HPV (chẳng hạn như thông qua hoạt động tình dục).
Các loại vắc-xin này giúp ngăn ngừa tiền ung thư và ung thư cổ tử cung. Một số vắc-xin HPV cũng được chấp thuận để giúp ngăn ngừa các loại ung thư khác và mụn cóc ở hậu môn và sinh dục.
Khuyến nghị của American Cancer Society (ASC):
Điều quan trọng cần biết là không có vắc xin nào có thể ngắn ngừa hoàn toàn tất cả các loại HPV gây ung thư, vì vậy vẫn cần phải sang lọc ung thư cổ tử cung định kỳ.
Hạn chế tiếp xúc với HPV
HPV được truyền từ người này sang người khác khi tiếp xúc trực tiếp da với da vùng bị nhiễm bệnh trên cơ thể. Mặc dù HPV có thể lây lan khi tiếp xúc da với da - bao gồm quan hệ tình dục qua đường âm đạo, hậu môn và miệng – nhưng không phải chỉ lây nhiễm khi có quan hệ tình dục. Điều này có nghĩa là vi-rút có thể lây lan mà không cần quan hệ tình dục. Thậm chí có thể bị lây từ tay khi tiếp xúc sang bộ phận sinh dục.
HPV có thể truyền từ người này sang người khác khi tiếp xúc trực tiếp da với da
Ngoài ra, nhiễm HPV dường như có thể lây lan từ bộ phận này sang bộ phận khác của cơ thể. Điều này có nghĩa là lây nhiễm có thể bắt đầu ở cổ tử cung và sau đó lan đến âm đạo và âm hộ.
Hạn chế số lượng bạn tình và tránh quan hệ tình dục với những người đã có nhiều bạn tình khác có thể làm giảm nguy cơ phơi nhiễm với HPV. Một người có thể bị nhiễm HPV trong nhiều năm mà vẫn không có triệu chứng. Vì vậy, có thể ai đó có nhiễm virus HPV và lây nhiễm cho người khác mà không biết.
Sử dụng bao cao su
Bao cao su là một số biện pháp bảo vệ chống lại HPV nhưng chúng không hoàn toàn ngăn ngừa lây nhiễm. Vì bao cao su không thể che được mọi vùng có thể bị nhiễm HPV trên cơ thể, chẳng hạn như da vùng sinh dục hoặc hậu môn. Tuy nhiên, sử dụng bao cao su khi quan hệ tình dục bảo vệ nhiễm virus HPV và cũng giúp bảo vệ lây nhiễm HIV và một số bệnh lây nhiễm qua đường tình dục khác.
Không hút thuốc
Nhằm nâng cao chất lượng chẩn đoán và điều trị, Bệnh viện TWQĐ 108 đã áp dụng xét nghiệm phát hiện sớm ung thư cổ tử cung ThinPrep Pap Test, phương pháp mới này hiện đang được sử dụng phổ biến tại Mỹ, Châu Âu. ThinPrep Pap Test đã tạo ra bước ngoặt so với phương pháp Pap smear truyền thống, thông qua công nghệ chuyển tế bào có kiểm soát bằng màng lọc, giúp làm tăng độ nhạy và độ đặc hiệu trong việc phát hiện các tế bào tiền ung thư, đặc biệt là tế bào biểu mô tuyến, một loại tế bào ung thư rất khó phát hiện.
Hiện nay, sàng lọc ung thư sớm được coi là biện pháp hoàn hảo trong việc phát hiện và điều trị kịp thời các loại ung thư. Giảm chi phí điều trị và nhất là giảm tỷ lệ tử vong ở người bệnh. Bệnh viện TWQĐ 108 luôn triển khai và giới thiệu tới khách hàng Gói Trung Tâm Tư Vấn Di Truyền và Sàng Lọc Ung Thư – Bệnh viện TWQĐ 108 giúp xét nghiệm gen, chẩn đoán hình ảnh, xét nghiệm các chất chỉ điểm sinh học phát hiện khối u sớm.
Lựa chọn Gói sàng lọc ung thư sớm tại Trung Tâm Tư Vấn Di Truyền và Sàng Lọc Ung Thư- Bệnh viện TWQĐ 108, khách hàng sẽ được:
Để được hỗ trợ, tư vấn chi tiết xin vui lòng liên hệ với chúng tôi:
TRUNG TÂM TƯ VẤN DI TRUYỀN VÀ SÀNG LỌC UNG THƯ – BỆNH VIỆN TWQĐ108
Địa chỉ: số 1 Trần Hưng Đạo, Hai Bà Trưng, Hà Nội.
Hotline:0865.898.108
Email: cgc@benhvien108.vn
Website: http://sanglocungthu108.vn
Thời gian làm việc: 6h30 – 17h00, từ thứ 2 đến thứ 6