- Vị trí ung thư nguyên phát;
- Giai đoạn của khối u;
- Mô học của khối u;
- Mức độ biệt hóa của khối u;
- Thời điểm chẩn đoán.
- Phẫu thuật lớn;
- Nhập viện;
- Biện pháp điều trị ung thư (hóa trị, hormon, thuốc chống tăng sinh mạch máu, thuốc tạo hồng cầu...);
- Catheter tĩnh mạch trung tâm;
- Truyền máu.
- Tuổi, giới, BMI, chủng tộc;
- Yếu tố nguy cơ di truyền (đột biến yếu tố V Leiden);
- Bệnh đồng mắc;
- Tiền căn huyết khối tĩnh mạch sâu;
- Giãn tĩnh mạch.
- Số lượng tiểu cầu;
- Số lượng bạch cầu;
- Nồng độ hemoglobin;
- Nồng độ P-selectin hòa tan;
- D-dimer;
- Nồng độ CRP.
- Bước 1: Đánh giá nguy cơ huyết khối tĩnh mạch sâu của các bệnh nhân nhập viện dựa vào các yếu tố nguy cơ nền và tình trạng bệnh lý của bệnh nhân;
- Bước 2: Đánh giá nguy cơ chảy máu, chống chỉ định của thuốc chống đông;
- Bước 3: Tổng hợp các nguy cơ, cân nhắc các lợi ích của việc dự phòng và nguy cơ chảy máu khi phải dùng thuốc chống đông, đặc biệt chú ý tới chức năng thận và bệnh nhân cao tuổi;
- Bước 4: Lựa chọn biện pháp dự phòng cùng thời gian dự phòng.
- Chống đông phòng ngừa nên được chỉ định cho bệnh nhân ung thư nhập viện vì bệnh nội khoa cấp tính hoặc hạn chế trong việc tự đi lại nếu không có chống chỉ định (mức bằng chứng: 1A).
- Người bệnh nhập viện kèm ung thư đang tiến triển và không có yếu tố nguy cơ nào khác cũng cần được xem xét phòng ngừa huyết khối tĩnh mạch sâu bằng thuốc nếu không có chống chỉ định của thuốc kháng đông (mức bằng chứng: 1A).
- Hiện chưa có đủ dữ liệu để phòng ngừa huyết khối tĩnh mạch sâu ở bệnh nhân ung thư nhập viện vì mổ nhỏ hoặc hóa trị liệu ngắn ngày hoặc nhập viện để ghép tủy hoặc tế bào gốc (mức bằng chứng: 1A).
- Tất cả các bệnh nhân ung thư phải phẫu thuật cần được dự phòng huyết khối tĩnh mạch sâu một cách hệ thống, tùy vào từng loại phẫu thuật (mức bằng chứng: 1A).
- Các biện pháp cơ học không nên được dùng đơn độc ở những bệnh nhân không có nguy cơ cao bị xuất huyết (mức bằng chứng: 1B).
- Các biện pháp cơ học có thể được thêm vào cùng với phòng ngừa bằng thuốc ở bệnh nhân nguy cơ cao nhưng nên dùng thuốc trước, trừ trường hợp có chống chỉ định dự phòng bằng thuốc (mức bằng chứng: 2C).
- Thời gian phòng ngừa tối thiểu là 7-10 ngày. Đối với các phẫu thuật nguy cơ cao như phẫu thuật ung thư vùng bụng hoặc vùng chậu, thời gian phòng ngừa nên là 4 tuần (mức bằng chứng: 1A).
- Ở bệnh nhân phẫu thuật nội soi vùng bụng và chậu cũng có chỉ định phòng ngừa huyết khối tĩnh mạch sâu (mức bằng chứng: 2C).
- Catheter tĩnh mạch trung tâm ngày càng được sử dụng nhiều ở những bệnh nhân ung thư, làm tăng nguy cơ huyết khối tĩnh mạch sâu ở chi trên. Nên lựa chọn tĩnh mạch cảnh bên phải hơn là tĩnh mạch dưới đòn. Các hướng dẫn gần đây nhất của ASCO, ESMO, NCCN, ACCP không khuyến cáo phòng ngừa thường quy huyết khối tĩnh mạch sâu với catheter tĩnh mạch trung tâm ở người bệnh ung thư (mức bằng chứng: 1B).
- Heparin trọng lượng phân tử thấp: 40mg tiêm dưới da mỗi ngày;
- Enoxaparin, Dalteparin: 5.000 đơn vị tiêm dưới da mỗi ngày;
- Fondaparinux: 2,5mg tiêm dưới da mỗi ngày;
- UFH: 5.000 đơn vị tiêm dưới da mỗi 8-12 giờ;
- Aspirin: 81-325mg mỗi ngày (Dành cho bệnh nhân đa u tủy xương có nguy cơ thấp);
- Warfarin: Với mục tiêu INR: 2-3 (ESMO và Hội Tim mạch Việt Nam không khuyến cáo);
- Các thuốc kháng đông đường uống thế hệ mới (Dabigatran, rivaroxaban, apixaban, edoxaban) chưa được khuyến cáo dùng phòng ngừa huyết khối tĩnh mạch sâu ở bệnh nhân ung thư vì chưa có đầy đủ dữ liệu an toàn, tương tác thuốc với các thuốc hóa trị, nội tiết, liệu pháp nhắm đích khác.
- Thời gian sống còn ngắn, tiên lượng xấu.
- Nguy cơ cao.
- Không có kế hoạch can thiệp ung thư hiệu quả.
- Đau do tiêm thuốc;
- Thường xuyên theo dõi do phải lấy máu tĩnh mạch;
- Không có điều kiện để theo dõi và chỉnh liều.
- Heparin không phân đoạn: Trung hòa bằng protamine sulfate (1mg protamin sulfate trung hòa được 100UI heparin). Thời gian bán hủy của heparin khoảng 30-60 phút. Nếu không định lượng được nồng độ heparin trong máu, chỉ cần tiêm tĩnh mạch chậm 25-50mg protamine, sau đó kiểm tra lại chức năng đông máu (aPTT, INR).
- Heparin trọng lượng phân tử thấp: Tỷ lệ bệnh nhân chảy máu do sử dụng heparin trọng lượng phân tử thấp rất hiếm. Trong những trường hợp chảy máu nặng, có thể trung hòa bằng protamine sulfate. Nếu enoxaparin được sử dụng trong vòng 8 giờ, liều protamine là 1mg cho 1mg enoxaparin; nếu quá 8 giờ, liều protamine là 0,5mg cho 1mg enoxaparin. Nếu quá 12 giờ thì không cần sử dụng protamine để trung hòa.
- Fondaparinux: Fondaparinux không gắn kết với protamine sulfate nên không trung hòa được bằng chất này.
- Giảm tiểu cầu do heparin là tình trạng số lượng tiểu cầu giảm sau khi điều trị bằng heparin, tiểu cầu <150G/L, hoặc giảm ≥50% so với trị số trước điều trị, có thể kèm theo biến chứng huyết khối động mạch/tĩnh mạch.
- Những thời điểm xét nghiệm tiểu cầu: Mỗi 2-3 ngày, kể từ ngày thứ 4 đến ngày thứ 14 tới khi dừng heparin.
- Chẩn đoán: Có thể đánh giá nguy cơ bị giảm tiểu cầu do heparin bằng thang điểm 4T của ISTH (bao gồm: giảm tiểu cầu, thời điểm giảm tiểu cầu, hậu quả gây huyết khối và các nguyên nhân khác của giảm tiểu cầu). Xét nghiệm: Kháng thể kháng PFF4-Heparin ở những người bệnh có xác suất lâm sàng cao hoặc trung bình bị giảm tiểu cầu do heparin.
- Điều trị: Ngừng mọi điều trị heparin với người bệnh có nguy cơ cao hoặc trung bình. Sử dụng thuốc chống đông thay thế là fondaparinux.
- Chỉ một lần xét nghiệm gen có thể đánh giá về nguy cơ mắc của 16 loại ung thư phổ biến ở cả nam và nữ (ung thư phổi, ung thư đại trực tràng, ung thư vú, ung thư tuyến tụy, ung thư cổ tử cung, ung thư dạ dày, ung thư tiền liệt tuyến,....)
- Phát hiện sớm các dấu hiệu manh nha của ung thư thông qua chẩn đoán hình ảnh, nội soi và siêu âm.
- Thao tác khám đơn giản, cẩn thận và chính xác.
- Đội ngũ chuyên gia được đào tạo bài bản nghề, đặc biệt là về ung thư, đủ khả năng làm chủ các ca khám chữa ung thư.
Dự phòng huyết khối tĩnh mạch sâu ở bệnh nhân ung thư
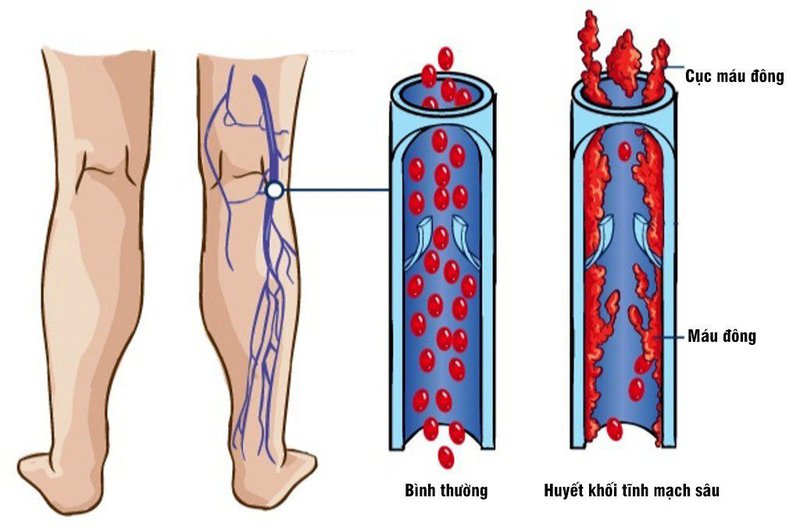
Huyết khối tĩnh mạch sâu là một biến chứng thường gặp đe dọa tính mạng ở bệnh nhân ung thư và khiến việc điều trị trở nên phức tạp hơn, đặc biệt là trong bối cảnh cần phải phẫu thuật, xạ trị, hóa trị... Phòng ngừa hiệu quả huyết khối tĩnh mạch sâu giúp làm giảm tỷ lệ biến chứng, tử vong và cải thiện chất lượng cuộc sống, giảm gánh nặng kinh phí cho bệnh nhân cũng như hệ thống y tế.
1. Yếu tố nguy cơ của huyết khối tĩnh mạch sâu trên bệnh nhân ung thư
1.1. Liên quan đến khối u
1.2. Liên quan đến điều trị
1.3. Liên quan đến bệnh nhân
1.4. Dấu ấn sinh học
Huyết khối tĩnh mạch sâu là một biến chứng thường gặp đe dọa tính mạng ở bệnh nhân ung thư
2. Dự phòng huyết khối tĩnh mạch sâu ở bệnh nhân ung thư
2.1. Chiến lược chung điều trị dự phòng huyết khối tĩnh mạch sâu
2.2. Điều trị dự phòng huyết khối tĩnh mạch sâu trên bệnh nhân ung thư điều trị nội trú
Điều trị dự phòng huyết khối tĩnh mạch sâu trên bệnh nhân nội khoa ung thư điều trị nội trú:
Điều trị dự phòng huyết khối tĩnh mạch sâu trên bệnh nhân ung thư phẫu thuật:

Tất cả các bệnh nhân ung thư phải phẫu thuật cần được dự phòng huyết khối tĩnh mạch sâu một cách hệ thống
2.3. Điều trị dự phòng huyết khối tĩnh mạch sâu trên bệnh nhân ung thư ngoại trú
Phòng ngừa thường quy huyết khối tĩnh mạch sâu bằng thuốc ở người bệnh ung thư còn tự đi lại được không được khuyến cáo (mức bằng chứng: 1B).
Phòng ngừa huyết khối tĩnh mạch sâu được chỉ định ở người bệnh đa u tủy xương đang điều trị bằng thalidomide hoặc lenalidomide kèm hóa trị hoặc dexamethasone; bệnh nhân mắc biến cố thuyên tắc động mạch (đột quỵ, nhồi máu cơ tim). Các tác nhân được sử dụng là heparin trọng lượng phân tử thấp, warfarin hoặc aspirin. Bệnh nhân không có yếu tố nguy cơ nào hoặc chỉ có 1 yếu tố nguy cơ của huyết khối tĩnh mạch sâu nên phòng ngừa bằng aspirin. Người bệnh có từ 2 yếu tố nguy cơ của huyết khối tĩnh mạch sâu trở lên nên được phòng ngừa bằng heparin trọng lượng phân tử thấp hoặc warfarin. Tất cả những bệnh nhân dùng thalidomide hoặc lenalidomide kèm dexamethasone liều cao hoặc doxorubicin được đề nghị dùng heparin trọng lượng phân tử thấp (mức bằng chứng: 1B).
Phòng ngừa huyết khối tĩnh mạch sâu được chỉ định ở người bệnh đa u tủy xương
Dự phòng huyết khối tĩnh mạch sâu bằng heparin trọng lượng phân tử thấp ở những bệnh nhân có điểm Khorana ≥3 hoặc ung thư tụy đang tiến triển (mức bằng chứng: 1B).
2.4. Biện pháp dự phòng huyết khối tĩnh mạch sâu trên bệnh nhân ung thư
Biện pháp chung: Người bệnh được khuyến khích ra khỏi giường bệnh vận động sớm và thường xuyên.
Biện pháp cơ học: Biện pháp cơ học bao gồm: Bơm hơi áp lực ngắt quãng, tất chun, băng chun áp lực y khoa (áp lực 16-20mmHg).
Biện pháp dược lý:
2.5. Trường hợp cân nhắc bệnh nhân ung thư không nên dự phòng huyết khối tĩnh mạch sâu
Bệnh nhân từ chối điều trị chống đông.
Không điều trị tích cực do:
Không đem lại lợi ích cho bệnh nhân trong chăm sóc giảm nhẹ như giảm sự khó thở, ngăn ngừa phù chi.
Không có lý do hợp lý để tạo thêm gánh nặng điều trị chống đông:
Tất áp lực cũng làm một trong những phương pháp được sử dụng để dự phòng huyết khối tĩnh mạch sâu ở bệnh nhân ung thư
2.6. Xử trí các biến chứng khi dự phòng huyết khối tĩnh mạch sâu
2.6.1. Xử trí trường hợp chảy máu
Tùy thuộc vào mức độ xuất huyết để có thái độ xử trí khác nhau:
Mức độ nhẹ: Xuất huyết tại vị trí tiêm, không có rối loạn về xét nghiệm đông máu thì xử trí bằng theo dõi.
Mức độ trung bình và nặng: Ngừng thuốc, lựa chọn biện pháp dự phòng cơ học trong thời gian ngừng kháng đông và xem xét dùng thuốc đối kháng, cụ thể như sau:
2.6.2. Xử trí trường hợp giảm tiểu cầu do heparin
Tóm lại, dự phòng huyết khối tĩnh mạch sâu ở bệnh nhân ung thư sẽ giúp làm giảm tỷ lệ biến chứng, tử vong và cải thiện chất lượng cuộc sống, giảm gánh nặng kinh phí cho bệnh nhân cũng như hệ thống y tế. Trong bối cảnh bệnh ung thư ngày càng có xu hướng gia tăng thì việc thăm khám sàng lọc có vai trò vô cùng quan trọng, giúp tầm soát bệnh hiệu quả và an toàn. Sàng lọc ung thư sớm được coi là biện pháp hoàn hảo trong việc phát hiện và điều trị kịp thời các loại ung thư.
Hiện nay, sàng lọc ung thư sớm được coi là biện pháp hoàn hảo trong việc phát hiện và điều trị kịp thời các loại ung thư. Giảm chi phí điều trị và nhất là giảm tỷ lệ tử vong ở người bệnh. Bệnh viện TWQĐ 108 luôn triển khai và giới thiệu tới khách hàng Gói Trung Tâm Tư Vấn Di Truyền và Sàng Lọc Ung Thư – Bệnh viện TWQĐ 108 giúp xét nghiệm gen, chẩn đoán hình ảnh, xét nghiệm các chất chỉ điểm sinh học phát hiện khối u sớm.
Lựa chọn Gói sàng lọc ung thư sớm tại Trung Tâm Tư Vấn Di Truyền và Sàng Lọc Ung Thư- Bệnh viện TWQĐ 108, khách hàng sẽ được:
Để được hỗ trợ, tư vấn chi tiết xin vui lòng liên hệ với chúng tôi:
TRUNG TÂM TƯ VẤN DI TRUYỀN VÀ SÀNG LỌC UNG THƯ – BỆNH VIỆN TWQĐ108
Địa chỉ: số 1 Trần Hưng Đạo, Hai Bà Trưng, Hà Nội.
Hotline:0865.898.108
Email: cgc@benhvien108.vn
Website: http://sanglocungthu108.vn
Thời gian làm việc: 6h30 – 17h00, từ thứ 2 đến thứ 6