- Tư vấn y khoa từ bác sĩ di truyền: Đội ngũ chuyên mônvà bác sĩ di truyền của Trung Tâm Tư Vấn Di Truyền và Sàng Lọc Ung Thư - Bệnh viện TWQĐ 108 luôn sẵn sàng đồng hành cùng bạn trước và sau mỗi xét nghiệm, nhằm đưa ra các phương pháp phòng ngừa và điều trị phù hợp nhất cho mỗi kết quả.
- Dễ dàng thực hiện, chi phí hợp lý: Bộ kit lấy mẫuvà táchDNA chuẩn Hoa Kỳ, hoàn toàn không đau và cực kỳ tiện lợi. Các gói xét nghiệm với chi phí hợp lý phù hợp với mọi nhu cầu của người Việt Nam.
- Chất lượng đảm bảo trong mỗi kết quả: Công nghệ giải trình tự gen thế hệ mới (Illumina) từ Hoa Kỳ, được phát triển bởi đội ngũ chuyên môn và cố vấn y khoa hàng đầu Việt Nam. Phòng lab chất lượng cao đạt chuẩn ISO giúp đưa ra kết quả xét nghiệm chính xác 99% với thời gian chỉ từ 10 ngày.
- TRUNG TÂM TƯ VẤN DI TRUYỀN VÀ SÀNG LỌC UNG THƯ – BỆNH VIỆN TWQĐ108
- Địa chỉ: số 1 Trần Hưng Đạo, Hai Bà Trưng, Hà Nội.
- Hotline: 0865.898.108
- Email: cgc@benhvien108.vn
- Website: http://sanglocungthu108.vn
- Thời gian làm việc: 6h30 – 17h00, từ thứ 2 đến thứ 6.
XÉT NGHIỆM GEN SÀNG LỌC BỆNH THALASSEMIA
1, Bệnh Thalassemia có nguy hiểm không?
Thalassemia (hay còn gọi là bệnh tan máu bẩm sinh) là bệnh có tỉ lệ gặp phải cao trong các bệnh bẩm sinh. Với những biểu hiện chính là thiếu máu và thừa sắt, bệnh nhân thalassemia (tan máu bẩm sinh) cần phải được truyền máu và dùng thuốc thải sắt suốt đời. Người bệnh tan máu bẩm sinh như thể trạng thấp bé, trán dô, mũi tẹt, hàm răng hô, suy tim, suy gan, suy nội tiết...., sẽ bị giảm khả năng lao độngvà sinh hoạt, chi phí điều trị bệnh rất tốn kém, gây nên những gánh nặng cho gia đình và cộng đồng.
Theo báo cáo của Liên đoàn Thalassemia thế giới năm 2013, có khoảng 7% dân số trên thế giới mang gen bệnh huyết sắc tố. Theo số liệu thống kê của WHO-2008, bệnh huyết sắc tố ảnh hưởng tới 71% các nước trên thế giới. Mỗi năm có khoảng 60.000-70.000 trẻ em sinh ra bị bệnh β-Thalassemia mức độ nặng. Bệnh huyết sắc tố là nguyên nhân gây ra 3,4% các trường hợp tử vong ở trẻ em dưới 5 tuổi. Trên toàn thế giới có khoảng 7% phụ nữ mang thai có gen bệnh huyết sắc tố và khoảng 1,1% các cặp vợ chồng có nguy cơ sinh con bị bệnh. Có hơn 200 quốc gia và vùng lãnh thổ chịu ảnh hưởng bởi căn bệnh này trong đó có Việt Nam.
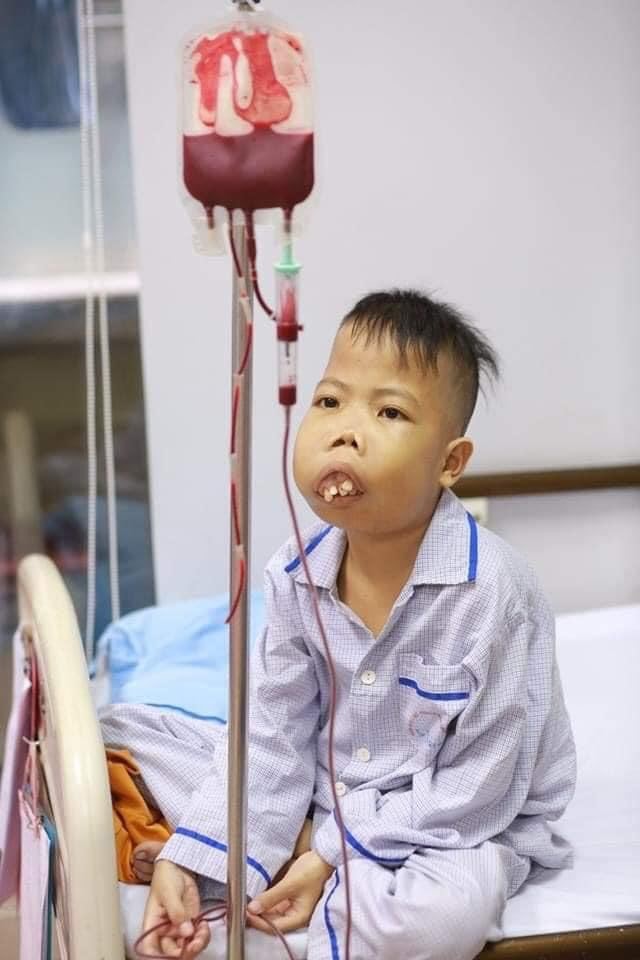
Bệnh nhi mắc Thalassemia thể nặng
Theo Viện Huyết học – Truyền máu Trung ương, tại Việt Nam tất cả 63 tỉnh và 54 dân tộc đều có người mang gen bệnh, với tỷ lệ mang gen bệnh trên 13% thì ước tính có khoảng 14 triệu người mang gen bệnh trên cả nước, nhiều dân tộc tỷ lệ mang gen thalassemia lên tới 30-40%, riêng dân tộc Kinh là 9,8%. Các dân tộc ở khu vực Bắc bộ và Bắc trung bộ có tỷ lệ mang gen α0 thalassemia và β0 thalassemia cao, dân tộc sinh sống ở Tây Nguyên, Nam Trung Bộ và Nam Bộ có tỷ lệ mang gen α+ thalassemia và HbE cao.
Mỗi năm, ước tính cả nước có thêm khoảng 8.000 trẻ em sinh ra bị bệnh thalassemia, trong đó có khoảng 2.000 trẻ bị bệnh mức độ nặng và khoảng 800 trẻ không thể ra đời do phù thai. Một người bệnh mức độ nặng từ khi sinh ra đến năm 30 tuổi cần khoảng 3 tỷ đồng để điều trị và đến năm 21 tuổi cần truyền khoảng 470 đơn vị máu để duy trì đời sống. Với trên 20.000 người bệnh mức độ nặng cần phải điều trị cả đời, Việt Nam cần có trên 2.000 tỷ đồng mỗi năm để cho tất cả bệnh nhân có thể được điều trị tối thiểu và cần có khoảng 500.000 đơn vị máu an toàn.
2, Bệnh Thalassemia di truyền như thế nào?
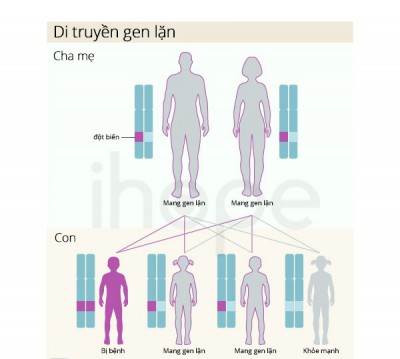
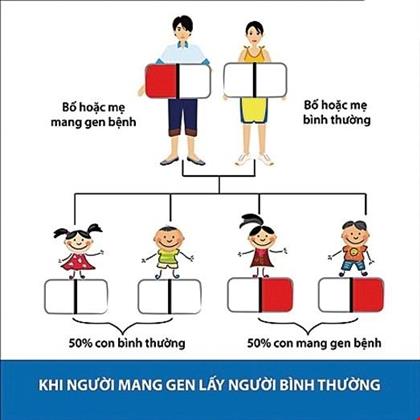
Thalassemia là bệnh di truyền do người bệnh nhận cả hai gen bệnh của bố và mẹ.
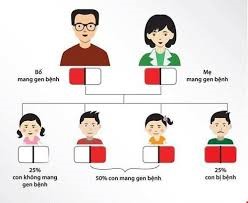
Nếu hai người bị bệnh mức độ nhẹ kết hôn với nhau, khi sinh con có 25% khả năng con bị bệnh Thalassemia mức độ nặng, do nhận được cả gen bệnh của bố và gen bệnh của mẹ truyền cho; 50% khả năng con bị mức độ nhẹ hoặc là người mang gen do nhận được một gen bệnh từ bố hoặc từ mẹ truyền cho; 25% khả năng con bình thường.
3, Chẩn đoán bệnh Thalassemia
Chẩn đoán bệnh dựa vào:
- Tiền sử: gia đình có người bị bệnh thalassemia.
- Triệu chứng lâm sàng: thiếu máu, vàng da, lách to, biến dạng xương, xạm da,...
- Triệu chứng cận lâm sàng:
+ Tổng phân tích tế bào máu ngoại vi: thiếu máu (Hemoglobin giảm), hồng cầu nhỏ (MCV giảm), hồng cầu nhược sắc (MCH giảm), kích thước hồng cầu không đều (RDW tăng), hồng cầu non ra máu ngoại vi, số lượng hồng cầu lưới tăng.
+ Sức bền hồng cầu tăng.
+ Sinh hóa: bilirubin toàn phần tăng, bilirubin gián tiếp tăng, sắt huyết thanh tăng, ferritin tăng,...
+ Điện di huyết sắc tố: có và/hoặc tăng tỷ lệ huyết sắc tố bất thường: HbA2, HbF, HbE, HbH, HbBart’s, HbCs, HbQs, HbS, HbC,..
+ Di truyền phân tử: các xét nghiệm di truyền học phân tử như Multiplex PCR, giải trình tự gen,… để phân tích các đột biến gen trên các gen α và β globin.
4, Bệnh Thalassemia có chữa khỏi được không?
Thalassemia là bệnh có thể chữa được, phòng được, tiến tới chấm dứt tình trạng phù thai do Thalassemia, tình trạng trẻ sinh ra bị bệnh và giảm dần tỷ lệ di truyền gen bệnh trong cộng đồng. Mặt khác, qua thực tiễn cho thấy, chi phí đầu tư cho phòng bệnh nhỏ hơn rất nhiều so với chi phí điều trị và hiệu quả mang lại rất cao.
Có ba giải pháp chính sau:
- Thứ nhất là chẩn đoán và điều trị sớm bệnh thalassemia giúp nâng cao chất lượng cuộc sống của người bệnh.
- Thứ hai là tư vấn tiền hôn nhân, giúp cho người dân biết mình có mang gen bệnh không và có nguy cơ sinh con bị bệnh thalassemia thể nặng không.
- Thứ ba là sàng lọc và chẩn đoán trước sinh, giúp chẩn đoán sớm thai bị bệnh thalassemia thể nặng ở tuổi thai nhỏ để tư vấn cho gia đình có thể ngừng thai nghén, giúp cho gia đình và xã hội giảm những gánh nặng chăm sóc và điều trị những người bệnh thalassemia thể nặng.
Trong đó tư vấn tiền hôn nhân, sàng lọc và chẩn đoán trước sinh đóng vai trò quan trọng trong việc dự phòng ngay từ đầu, hạn chế trẻ sinh ra bị bệnh. Theo cơ chế di truyền, khi cả vợ và chồng cùng mang gen bệnh thalassemia thì mỗi lần sinh có 25% nguy cơ con bị bệnh, 50% khả năng con mang một gen bệnh và 25% khả năng con bình thường. Việc sàng lọc ra những người có nguy cơ mang gen bệnh thalassemia rất đơn giản bằng xét nghiệm tổng phân tích tế bào máu ngoại vi.
Nếu cặp vợ chồng có nguy cơ mang gen bệnh thì cần chẩn đoán sớm cho thai xem có mắc bệnh thalassemia thể nặng không, nhằm giúp ngừng thai nghén sớm, giúp giảm sinh ra những trẻ mắc bệnh thalassemia thể nặng.
Chẩn đoán trước sinh ở những phụ nữ mang thai 3 tháng đầu. Trong 3 tháng đầu của thai kỳ, người mẹ sẽ được tiến hành lấy máu làm xét nghiệm phát hiện dị tật, nếu phát hiện thai bị bệnh thể nặng có thể tư vấn đình chỉ thai nghén.
Quy trình chẩn đoán trước sinh bao gồm các bước:
1) Lấy máu, xét nghiệm genđể phát hiện các cặp vợ chồng có nguy cơ sinh con mắc bệnh thalassemia,
2) xác định đột biến gây bệnh của các cặp vợ chồng này,
3) Lấy được các chất liệu di truyền từ thai nhi (chọc ối, sinh thiết gai rau) một cách an toàn và nhanh nhất để chẩn đoán,
4) Xác định kiểu gen của thai bằng phân tích ADN thai dựa trên kiểu đột biến của bố và mẹ,
5) Tư vấn đình chỉ thai nghén nếu bào thai bị bệnh thể nặng,
6) Sử dụng dịch vụ đình chỉ thai nghén (Sản khoa)
5, Lý do lựa chọn xét nghiệm sàng lọc bệnh Thalassemia tại Trung Tâm Tư Vấn Di Truyền và Sàng Lọc Ung Thư - Bệnh viện TWQĐ 108
Để được hỗ trợ, tư vấn chi tiết xin vui lòng liên hệ với chúng tôi: